Jaskra
Co to jest jaskra?
Jaskra to grupa chorób oczu prowadząca do postępującego i nieodwracalnego uszkodzenia siatkówki i nerwu wzrokowego, co skutkuje pogorszeniem lub utratą wzroku. Wyróżnia się jaskrę otwartego kąta przesączania (najpowszechniejszy typ) oraz jaskrę zamykającego się kąta. W tej pierwszej postaci utrudnienie odpływu cieczy wodnistej wynika z zamykania się otworków beleczkowania, co zbliżone jest do sytuacji zapychania się kratki ściekowej. Z kolei w drugiej postaci zachodzi sytuacji, w której przednia komora oka bywa mniejsza niż przeciętnie, a tym samym zetknięcie się tęczówki (lub jej zrostów) z rogówką powodują utrudnienie dostępu do drożnego beleczkowania, co także prowadzi do zablokowania odpływu cieczy wodnistej.
Co prowadzi do rozwoju jaskry?
Jedną z głównych przyczyn jaskry jest wysokie ciśnienie panujące w gałce ocznej (tzw. ciśnienie
wewnątrzgałkowe) spowodowane przez zwiększenie ilości cieczy wodnistej – naturalnego, odżywczego płynu wytwarzanego przez oczy, istotnego dla prawidłowego ich funkcjonowania. Zablokowanie odpływu cieczy wodnistej powoduje wzrost ciśnienia wewnątrzgałkowego i uszkodzenie nerwu wzroku, stanowiącego „drogę komunikacji” pomiędzy mózgiem a oczami.
Czy jestem w grupie ryzyka?
Grupę najwyższego ryzyka rozwoju jaskry stanowią osoby po 40. roku życia, z nadciśnieniem tętniczym, mające znaczny stopień wady wzroku (krótko- lub dalekowzroczność) oraz pozytywny wywiad rodzinny w kierunku jaskry (szczególnie rodzice, rodzeństwo).
Czym może objawiać się jaskra?
Niestety w dużej części przypadków jaskra rozwija się bezobjawowo, do momentu pojawienia się zaburzeń widzenia. Niemniej wśród innych objawów można wymienić:
- bóle głowy,
- widzenie tęczowych kół lub mroczków przy patrzeniu na źródło światła,
- zamglone widzenie (tzw. efekt brudnych szyb w samochodzie),
- światłowstręt,
- częste łzawienie oczu,
- trudności w adaptacji wzroku do ciemności.
Jak objawiają się zaburzenia widzenia w jaskrze?
W Twoim oku na początku dochodzi do uszkodzenia włókien nerwowych odpowiedzialnych za widzenie obwodowe, tym samym w pierwszej kolejności możesz gorzej postrzegać to, co znajduje się na obrzeżach pola widzenia. W zaawansowanym stadium jaskry występuje tak znaczne zawężenie pole widzenia, że obraz widzi się jak „przez dziurkę od klucza” (tzw. widzenie lunetowe). W miarę dalszego postępu choroby może dojść do całkowitej ślepoty.
Czy jaskrę można leczyć? Jeśli tak, to jak?
Współcześnie jaskrę leczyć można farmakologicznie, laserowo i chirurgicznie. Krople do oczu obniżające ciśnienie wewnątrzgałkowe są najczęstszym i zwykle podstawowym rodzajem leczenia. U większości pacjentów nie występują działania niepożądane, czasem może wystąpić pieczenie czy zaczerwienienie oka. Należy o tym poinformować swojego lekarza, który zamieni lek na inny. Najpopularniejsze wśród substancji aktywnych stosowanych w kroplach na jaskrę są: timolol, dorzolamid i latanoprost. Każda z nich obniża ciśnienie wewnątrzgałkowe w innym mechanizmie działania. Wybór sposobu terapii, po rozważeniu wszystkich ewentualnych przeciwskazań, należy do lekarza.
Częstym postępowaniem w jaskrze jest także laseroterapia – najczęściej trabekuloplastyka lub iridotomia. Jest to mało inwazyjny zabieg, w którym lekarz przy pomocy lasera poszerza otworki beleczkowania, co ułatwia odpływ cieczy wodnistej. Często, pomimo zastosowania laseroterapii, należy również kontynuować leczenie farmakologiczne, a czasem konieczny jest ponowny zabieg.
Z kolei najpopularniejszym konwencjonalnym zabiegiem chirurgicznym jest trabekulektomia. Stosuje się ją, gdy leczenie farmakologiczne lub laseroterapia zawodzą. W miejscowym znieczuleniu lekarz wycina fragment tkanki w celu wytworzenia nowego kanału dla odpływu cieczy wodnistej. Warto wiedzieć, że z uwagi na ryzyko zakażenia przez kilka tygodni należy stosować dodatkowo specjalne krople.
Operacyjne leczenie jaskry jest ostatecznością. Lekarz najczęściej zaczyna terapię od podania kropli obniżających ciśnienie wewnątrzgałkowe.
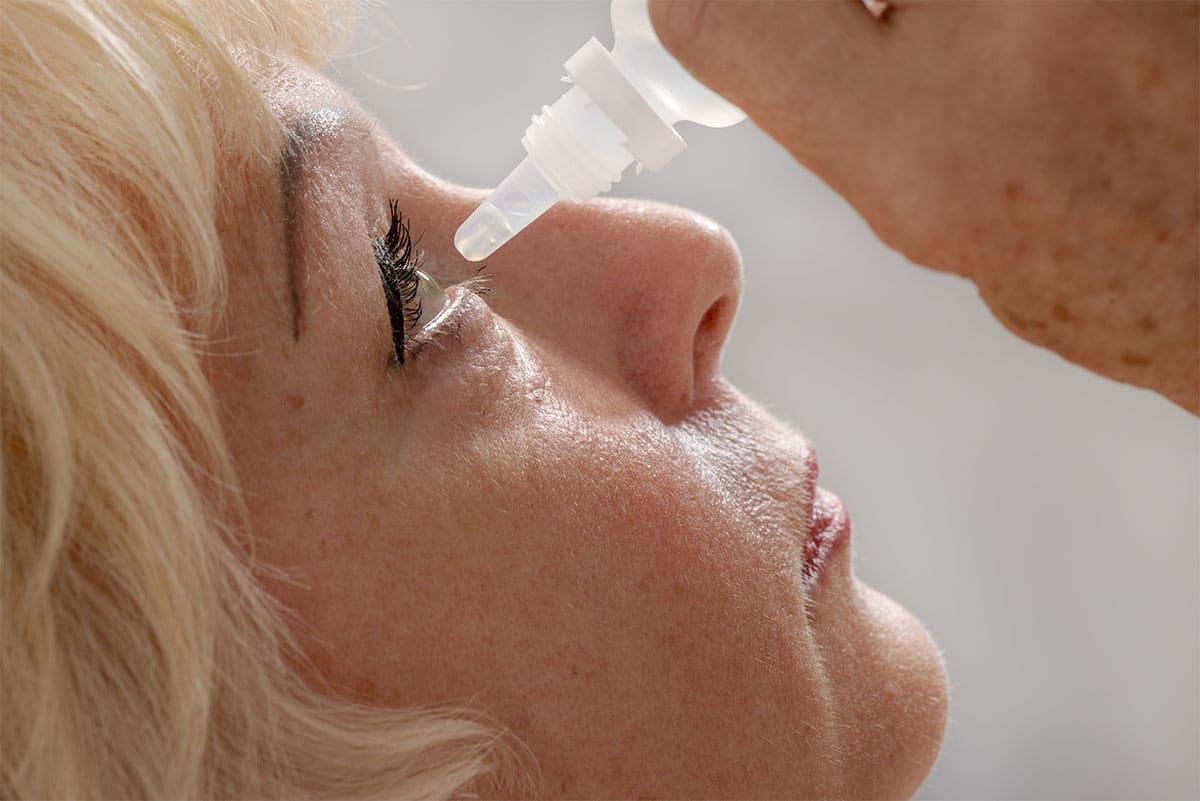
W jaki sposób właściwie stosować krople do oczu?
W trakcie aplikacji kropli do oczu należy przestrzegać kilku zasad:
- W pozycji siedzącej należy odchylić głowę do tyłu i odciągnąć dolną powiekę po stronie skroniowej, tworząc rodzaj „kieszonki”. Następnie należy zaaplikować porcję leku.
- Po podaniu kropli do jednego oka należy zamknąć powiekę na 1-2 minuty. Czas ten umożliwia przeniknięcie leku przez powierzchnię oka do jego wnętrza. Przed zamknięciem oka należy unikać mrugania, gdyż powoduje to przedostawanie się leku do położonych w pobliżu kanalików łzowych i dalej do nosa i gardła.
- W przypadku stosowania leków z grupy beta-blokerów (np. timolol) rekomenduje się dodatkowo uciśnięcie palcem dróg łzowych. Jest to związane z faktem, że leki te, przenikając do nosa i gardła, mogą wywołać niepożądane objawy ze strony układu oddechowego czy też układu sercowo-naczyniowego (np. skurcz oskrzeli, zaburzenia rytmu serca).
- Przy stosowaniu dwóch leków o tej samej porze, niezbędne jest zrobienie 5-10 minutowej przerwy przed zastosowaniem następnych kropli.